Blog

日本に迫る「心不全パンデミック」とは? ~心不全のリスクや保険について~
保険・お金

皆さんは「心不全パンデミック」という言葉を聞いたことはありますか?
パンデミックの意味は本来「広範囲に及び流行する病気」を指すため、コロナウイルスのような感染症を思い浮かべる方が多いかもしれません。
心不全パンデミックは「心不全」を起こすような感染症が発生するという意味ではなく、心不全患者が爆発的に増加し、医療体制や医療費の増加など社会に大きな影響を及ぼす状態が発生する事を「パンデミック」と表現しております。
今回は、心不全の基本情報から、なぜこれほど深刻な問題になっているのか、そして保険でどのように備えられるのかを分かりやすく解説します。
「心不全ってどんな病気?」「自分や家族も気をつけた方がいいの?」と気になっている方は、ぜひ最後までご一読ください。
目次
心不全パンデミックとは?高齢化社会に迫る新たなリスク
「死因順位別にみた年次別死亡率」のデータを見てみると、心疾患(心臓に関する病気の総称)による死亡率が年々右肩上がりに増加していることが分かります。
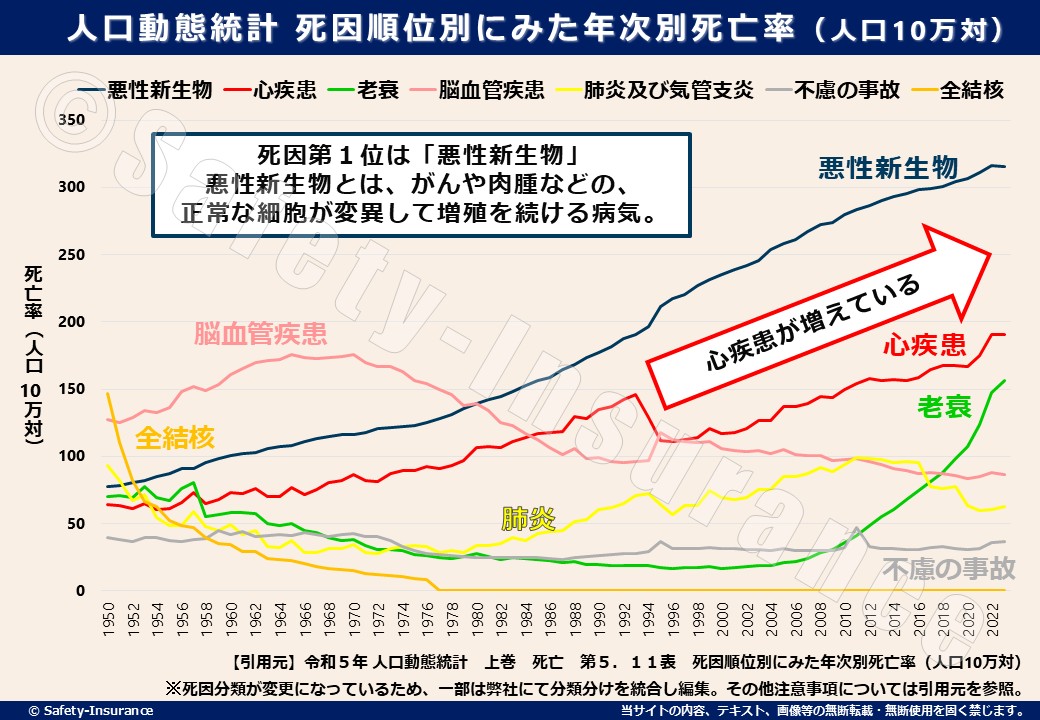
※【引用元】令和5年 人口動態統計 上巻 死亡 第5.11表 死因順位別にみた年次別死亡率(人口10万対)
1位は依然として悪性新生物(がんや肉腫など、細胞が異常に増殖する病気)が占めていますが、心疾患の増加傾向は見過ごせません。
また同時に、老衰による死亡率も上昇しています。これは日本の医療水準が高くなり、多くの方が長寿を全うできていることの表れとも言えます。
この様なデータからもお分かりのとおり、心不全の患者数が増加している背景には、日本の長寿化(高齢化)の進行が関係しています。
以下は、日本国内における2010年から2030年までの『心不全患者数の推移』と『高齢者人口の割合(65歳以上』について将来予想も含めてChatGPTのDeep Researchで出力した結果は以下の通りです。
| 年 | 心不全患者数 | 65歳以上人口割合(%) |
|---|---|---|
| 2010年 | 108万人 | 23.0 |
| 2015年 | 118万人 | 26.6 |
| 2020年 | 125万人 | 28.6 |
| 2025年 | 128万人 | 29.6 |
| 2030年 | 131万人 | 30.8 |
2010年時点では65歳以上人口の割合(高齢化率)は約23%でしたが、2030年には30%超へ上昇する見込みで、それに伴い心不全患者数は約108万人から約130万人になると予想されています。
20年間で心不全患者数は約1.2倍に増加し、高齢化率も大きく上昇しているのが分かります。このことから、高齢化率の上昇が心不全患者数の増加と密接に関連しており、高齢者人口の増加が心不全「パンデミック」の主要因となっていると考えられます。
高齢化が進む社会で心不全についての理解や対策の重要性が一段と増すのは間違いありません。
そもそも心不全とは? ~結果と原因と症状~
心不全ってどんな状態?(結果)
「心不全」は病名というより『心臓がうまく機能していない状態』の総称のことを指します。
日本循環器学会では「心不全とは、心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命をちぢめる病気」と定義をされています。
つまり「心不全」とは、1つの病気を指すのではなく、心臓のさまざまな病気や加齢が原因で起きる状態(結果)となります。
心不全を引き起こす病気は?(原因)
心不全を引き起こす代表的な病気(原因)には以下のような病気があります。
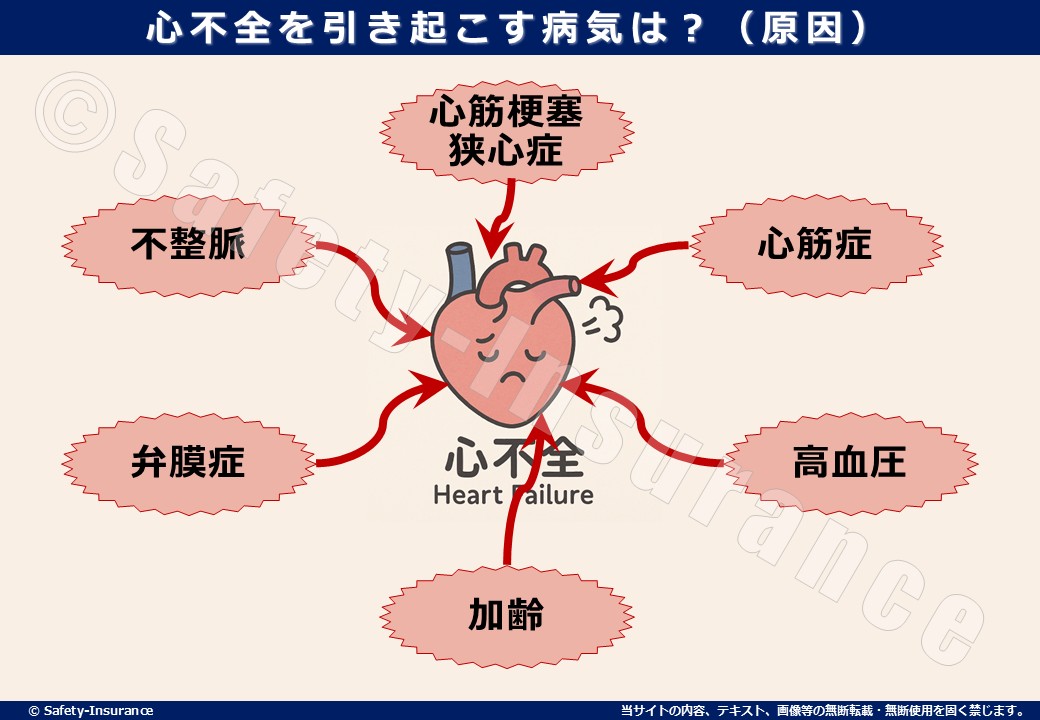
- 不整脈 → 心臓が正常に動かなくなり、血液をうまく送り出せなくなる
- 心筋梗塞や狭心症 → 血管が詰まり、心臓の筋肉がダメージを受ける
- 高血圧 → 心臓に負担がかかり、徐々に機能が低下
- 弁膜症 → 心臓の弁がうまく開閉せず、血液の流れに支障が出る
- 心筋症 → 心臓の筋肉そのものに異常が起き、ポンプ機能が弱くなる
- 加齢 → 心臓の機能や筋肉の衰え、心機能低下
「私はまだ若いから大丈夫」と思っている方も、30代や40代でも病気が進行しているケースがあります。「気づいた時には手遅れだった…」とならないよう、日頃から健康管理を意識することが大切です。
心不全になるとどうなる?(症状)
心不全になると、心臓のポンプ機能(血液を送り出したり戻したりする力)が弱くなり、全身に十分な血液が届かなくなるほか、血液を心臓に戻す力も低下するため、以下のような症状が現れます。
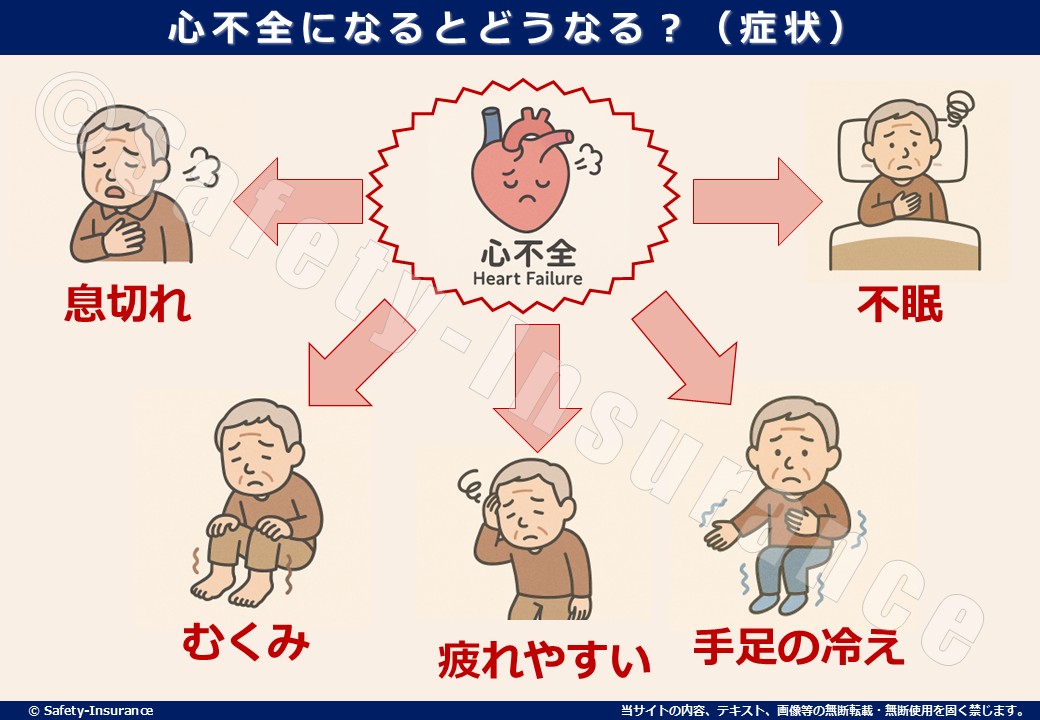
- 息切れ → 階段を上がるのが辛い、少し歩いただけで息が上がる
- むくみ → 特に足や顔がむくみやすくなる
- 疲れやすい → すぐに横になりたくなる、倦怠感が続く
- 不眠 → 夜間に息苦しくなり、眠れない・途中で目が覚める
- 冷感(手足の冷え) → 血流が悪くなり、手足が冷たく感じる
「年齢のせいかな?」と思っていた症状が心不全の初期症状だったケースも多いので注意が必要です。
心不全の本当の怖さとは?
完治が難しく、再入院を繰り返す
心不全は一度発症すると完治が難しい病気とされています。
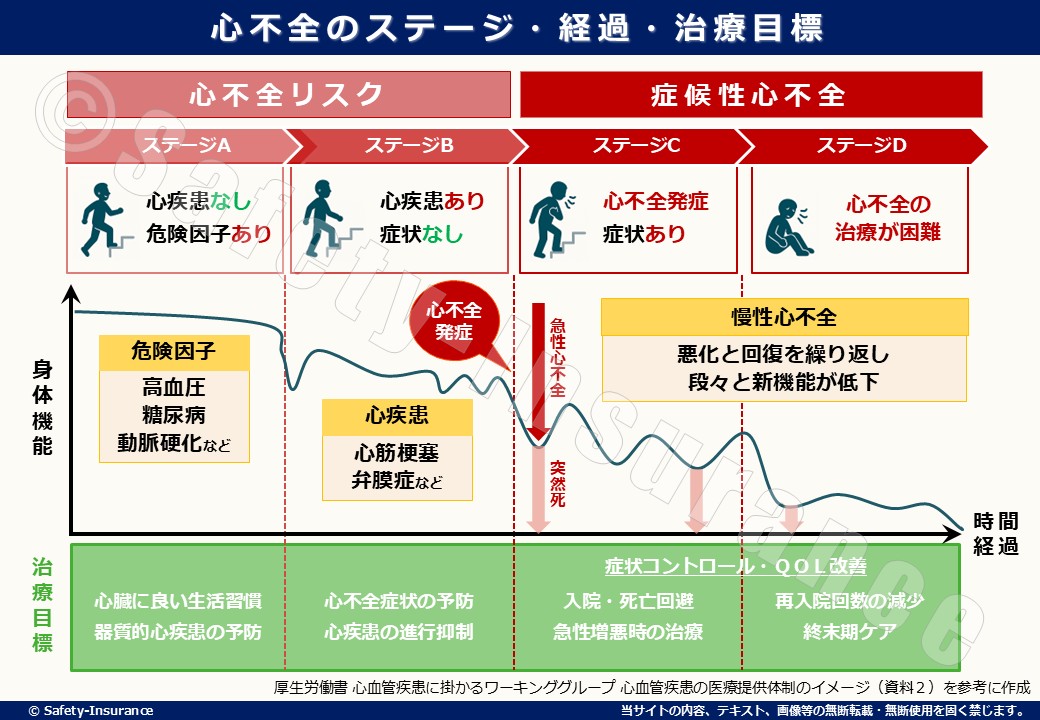
※厚生労働書 心血管疾患に掛かるワーキンググループ 心血管疾患の医療提供体制のイメージ(資料2)を参考に作成
図のとおり心不全のステージで心疾患や慢性心不全になってしまうと完治が難しく、薬や治療で一時的に症状が落ち着いても、悪化と回復を繰り返す傾向があります。
特に高齢者ではその傾向が顕著で、70代以上の方のうち、約5人に1人が1年以内に再入院しているというデータもあるほどです。
自身と家族の生活の質(QOL)が大きく下がる
心不全になると、息切れ、むくみ、疲れやすさなどの症状により、日常生活が大きく制限されます。
階段の昇り降りがつらい、夜眠れない、外出がおっくうになる…といった形で、「今まで出来ていたことが出来なくなる」リスクがあります。
この場合だと介護が必要になるケースもあり、本人だけでなく家族の生活にも影響を与える可能性があるため、ご自身だけではなく家族のQOL(クオリティー・オブ・ライフ)が下がってしまいます。
医療費や収入減による経済的負担が大きい
心不全の治療は入退院を繰り返す長期戦になることが多いため、医療費もかさみがちです。
以下は、健康保険組合連合会(けんぽれん)が発表した「令和5年度 健保組合医療費の動向に関する調査」を参考に作成した表です。
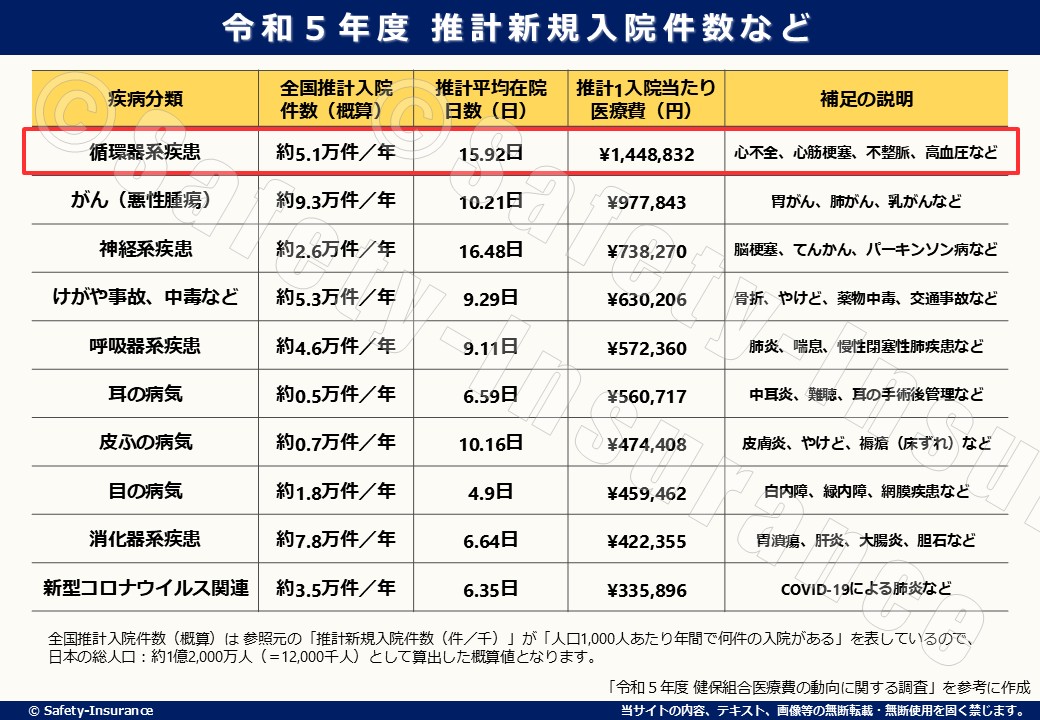
※「令和5年度 健保組合医療費の動向に関する調査」を参考に作成
※「循環器系疾患」で纏められているため、心不全以外の病気も含まれています
この表を見て分かる通り、循環器系疾患は平均在院日数が15.92日、1入院当たり医療費が約150万円となり、他の病気と比べても在院日数も医療費も高いです。
さらに、心不全が進行すると就労継続が難しくなり、収入が減ってしまう可能性があります。医療費もかかる一方で働けないという状況は、家計に大きなダメージとなります。
心不全に備えるために必要な保険とは?
心不全は一度発症すると完治が難しいため、何よりも予防が大切です。特に、肥満・高血圧・糖尿病などの生活習慣病を抱えている方は、心不全のリスクが高まるといわれています。
まずは、食事・運動・睡眠など、日々の生活を見直すことが予防の第一歩です。とはいえ、どれだけ気をつけていても、病気を100%防ぐことはできません。
だからこそ、「もしものとき」に備えて、今ご加入の保険内容を一度見直してみることをおすすめします。必要に応じて、新たな保険加入や現在の保険に補償をプラスすることで、万が一の際にも安心できます。
では、心不全に備えるために、どの様な保険や補償が必要になるでしょうか?
医療費の負担に備える保険(医療保険)
心不全は入院・通院・在宅治療と長期にわたる治療が必要になることが多く、医療費の備えはとても重要です。
心不全に備えるには、がん・脳卒中・心疾患に対して手厚い保障が受けられる商品や特約がおすすめです。
特に三大疾病は各保険会社で補償内容が異なっており、急性心筋梗塞のみ補償の内容もあれば、心疾患全体をカバーする内容もあります。
心疾患全体をカバーする内容は、昔に契約した保険だと補償されない可能性が高いので注意が必要です。「急性心筋梗塞のみ補償」なのか「心疾患全体を補償」するのかをチェックしましょう。
また、心不全は在宅での治療が今後より多くなることが予想されます。在宅治療まで補償される医療保険も出てきているので、そうした補償も選ぶ重要なポイントになります。
働けなくなったときの収入減に備える保険(就業不能保険)
心不全は進行してしまうと、体を動かすことが辛くなり仕事を続けるのが難しくなることもあります。そんなときに助けになるのが「就業不能保険(所得補償保険)」です。
この保険に加入しておくと、病気やケガで働けなくなった期間中、収入の代わりとなる給付金が支払われるため、生活費や住宅ローンの支払いにも安心です。
特に傷病手当金などの公的保障を受けられないフリーランスや個人事業主の方にとっては強い味方となります。
就業不能保険は心不全に関わらず、働けなくなった時の備えとして検討する事をおすすめします。
介護リスクに備える保険(民間の介護保険)
心不全が重症化すると、介護が必要になるケースがあります。特に若い方が発症時した際は公的介護保険制度の対象にならないため自費になってしまう可能性があります。
※40~64歳の方が利用できる公的介護保険制度では、心不全は特定疾病に含まれないため。
このような事態に備えるには、民間の介護保険を検討することも大切です。
介護が必要になったときに一時金や月額給付金を受け取れる保険などもあり、将来の不安を和らげてくれます。
保険は「万が一の際に安心」を届けてくれる大切な備えです。「今の保険や補償で足りるのか心配…」という方は、ぜひ私たちセフティーまでお気軽にご相談ください
あなたにぴったりの「安心」をご提案いたします!
関連記事






